続く社会保障費「自然増」圧縮 ターゲットは「弱いところ」
政府は「『全世代型社会保障』とは、全ての世代にとって安心できる社会保障である」(「全世代型社会保障構築を目指す改革の道筋(改革工程)について」、2023年12月)(以下、改革工程)と強調しています。しかし、実際に進めてきたのは、社会保障費の削減、とりわけ医療費削減の推進です。
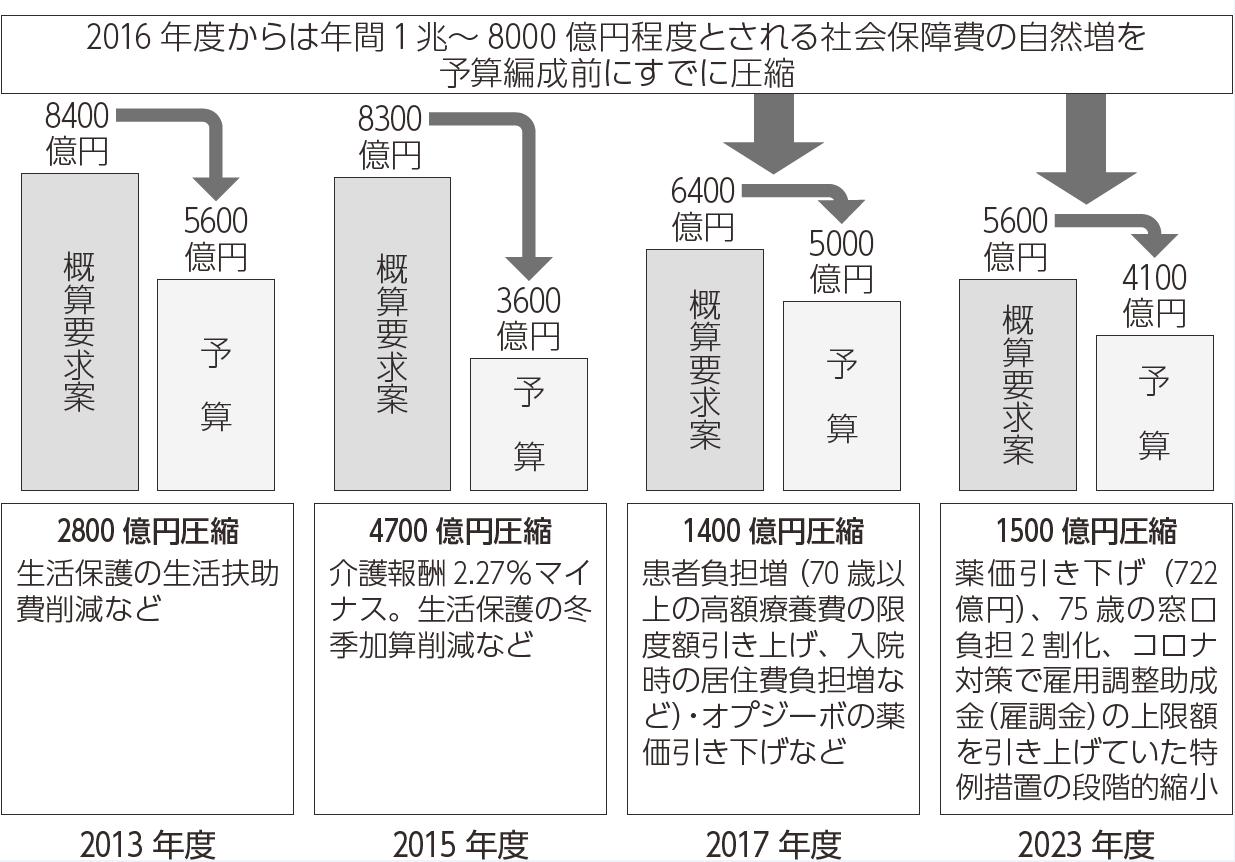
2012年の社会保障制度改革推進法の成立以降、社会保障費の「自然増」の抑制が、毎年、着実に実行されました。図表1は、10年以上の間、前年の夏にだされる概算要求から、実際の予算編成においてどのくらい、社会保障費の自然増が圧縮されてきたか、その内容に触れています。
社会保障費の「自然増」とは、高齢者の増加や医療技術の進歩など、制度を変えなくても費用が増えていくものです。「自然増」を圧縮するには、負担増や給付制限といった制度改悪を進めていくしかありません。
改めて経年的に見ると、自然増の圧縮は、①薬価の引き下げ・本体部分の抑制といった診療報酬のマイナス改定、介護報酬のマイナス改定、②2013~2015年度、2018年度は生活保護費の削減によって、2017年度から「高齢者ねらいうち」ともいえる負担増で圧縮してきたことがわかります。つまり、社会的に「弱いもの」をターゲットに自然増を圧縮してきました。
岸田政権は、2022年末に安保3文書を改定し、敵基地攻撃能力の保有に向けて2027年度までの5年間で総額約43兆円の中期防衛力整備計画を策定しています。そのため、「防衛費」は聖域化され、次年度予算で医療・社会保障費の削減がさらに強まっています。2024年度も自然増は1400億円圧縮されました。内訳は、薬価引下げや前期高齢者の納付金の報酬調整などです。
医療費削減の手法
医療費削減策の手法は、(1)診療報酬の引き下げ、(2)国民の医療をうける権利を阻害しかねない「医療DX」、(3)地域医療構想による病院統廃合・病床削減、(4)患者負担増などです。「患者負担増」は、後で詳しく触れるとして、ここでは(1)~(3)について簡単に触れます。
(1)診療報酬の引き下げ
これまでも社会保障費の自然増の圧縮のために行われたのは診療報酬の引き下げでした。読者のみなさんに知っていただきたいのは、診療報酬とは、「報酬」という言葉が使われているため、医師、歯科医師の「報酬」=「収入」と勘違いされやすいですが、実際は医療機関で働く職員の人件費(医師・歯科医師だけでなく看護師、衛生士といったコメディカル(診療を支援するスタッフ)や事務職など)、医療に必要な機器、設備の購入、管理、更新などにかかる費用に使われています。あわせて、公的医療保険制度のもとでは「患者さんが受ける医療の範囲や質・量を決める」側面を持っています。まず、その点を押さえてください。
直近の20年間を見ても、2002~2008年、2016~2022年と8度にわたってネット(診療報酬本体と薬価をあわせた全体のことを言います)でのマイナス改定が行われてきました。
長年の低医療費政策の下で診療報酬のマイナス改定が繰り返され、疲弊していた医療現場は、コロナ禍に直面し、厳しい状況にさらされました。加えて、物価高騰です。医療材料をはじめとするあらゆる物品コストの上昇の中、他業種のように値上がり分を価格転嫁できない医療機関は、非常に厳しい経営を強いられています。保団連が実施した「電力料金等の高騰に関する医療機関緊急調査」では、「医療材料も値上がりが続き、経営悪化に拍車」「コロナで収入が減って追い打ちをかけられている」「もう赤字です。倒産です」「スタッフへの給与を世間並みに増やしたいができない」というコメントが多数寄せられました。実際に厚労省の調査(2023年実施の医療経済実態調査)でも、医科診療所の4分の1が赤字でした。
このような医療機関の厳しい現状にも関わらず、2024年度の診療報酬改定率も社会保障費の自然増抑制ありきで、薬価の引き下げ・本体抑制によるネットマイナス(▲0・12%)でした。しかも「診療報酬本体」の大半は、医療従事者の賃上げ・ベア対応に使用されるとされていますが、実際は一般産業平均水準への改善とは程遠いものとなっています。さらにくわしくみると診療所や中小病院にとって厳しい改定内容となりました。
(2)国民の医療をうける権利を奪う「医療DX」
国の進める「医療DX」とは、マイナ保険証利用促進と現行保険証の廃止を手始めに、国民一人ひとりの経歴や資産、健康状態について一元的に把握することで、医療費抑制を推進する、民間企業の利活用が狙われています。その中で、医療機関の負担増、淘汰を引き起こし、地域医療の崩壊につながることは、本号で執筆されている が現場の実態から指摘しています。
(3)地域医療構想による病院統廃合・病床削減
医療提供体制は、1980年代半ば以降、医療費抑制策の中で、病床削減および医師数の抑制が進められてきました。地域医療計画における病床過剰地域の明確化と増床原則禁止、国立医療機関の統廃合、公立病院改革ガイドライン・公的医療機関等2025プランによる病院・病床の再編・縮小、地域医療構想における病床削減などで、病院も病床も減少が続きました。
現在の地域医療構想は2025年度に期限を迎えますが、国は高齢者の増加に伴う医療費の伸びを抑制するため2040年度を見据えて地域医療構想を「バージョンアップ」する予定です。
地域の病院統廃合・病床削減は、地域住民に十分な情報公開や説明もなく強行される事例が多くみられます。例えば、宮城県では、2028年度中を目途に、急性期医療を担う仙台赤十字病院(23診療科・389床、仙台市)と県立がんセンター(26診療科・383床、名取市)の統合・移転(名取市に建設)が県民の声を無視する形で強引に推し進められています。新病院は400床程度に大幅にダウンサイジングされる予定です。県の説明会では、住民から「住民との信頼関係なしに強引に進めている。住民自治を許しがたい形で破壊した」「県の人口の約半分が仙台。病院が多いのは当たり前」「仙台の高齢者人口は増え続け、救急搬送も増える」など異論・批判が相次ぎました。
「全世代型社会保障構築」の名のもとで進められる患者負担増
(1)増えてきた患者負担
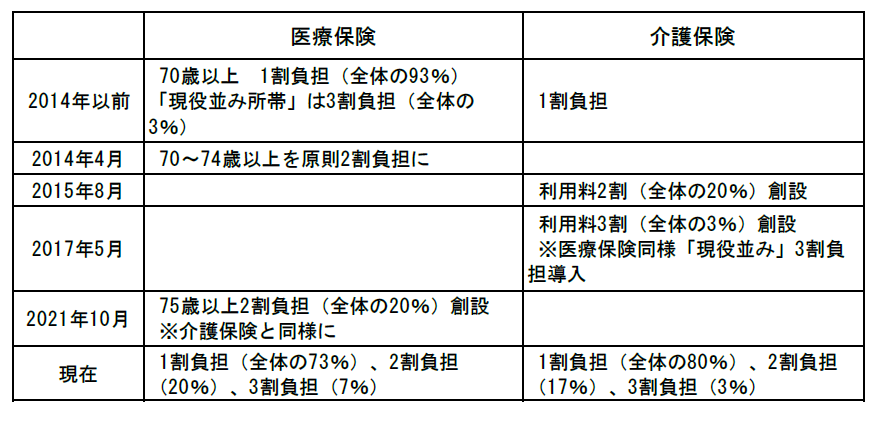
まず、患者さんが医療機関の窓口で支払う医療費(患者窓口負担)は、長い年月をかけて増えてきました。図表2をご覧ください。サラリーマン(被用者本人)など現役世代は、1984年に患者窓口負担が1割になって以降、1987年に2割負担、2003年には3割負担となりました。
高齢者は、1973年に国の制度として無料化されました。しかし、1983年に定額負担となり、その後随時引き上げられ、2001年には原則1割負担、2014年から70~74歳が順次、2割負担となりました。
さらに2022年に、「全世代対応型の社会保障制度を構築するための健康保険法等の一部を改正する法律」により、原則1割であった75歳以上も、新たに2割負担が創設され、対象者全体の約20%の方が2割負担となりました。
(2)さらに進められる負担増
昨年12月に出された改革工程では、「2024年度に実施する」「2028年度までに検討する」取り組みを多岐にわたってあげています。
そのうち、2024年度に実施する取り組みとして、政府は、2024年10月から、後発医薬品のある先発医薬品(長期収載品)を使用した場合に、現在の窓口負担とは別に、後発医薬品との差額分の「4分の1」に患者負担を導入するとしています。
先発医薬品使用をアメニティと位置づけ、「差額ベッド」と同様に現行の選定療養制度を使って差額分を患者から徴収するもので実質的な「医薬品の保険外し」です。
患者さんの医薬品の窓口負担は、3割負担だと1・47倍、1割負担だと2・76倍となります。後発医薬品との差額分の「4分の1」と負担割合が小さいように見えますが、この薬剤自己負担増がいったん導入されれば、患者負担がなし崩し的に拡大されていき、いずれ保険診療から治療(投薬)が完全に切り離される事態に至りかねず、まさに公的医療保険制度を根底から崩壊させかねません。
有効成分が同じでも後発品と先発品は基剤、剤形、添加剤が異なるため、有効成分が患部に同等に作用するか違いが生じます。今回の負担増は「確実に効果が出る薬を処方したい」「使い慣れて効果も試され済みの薬を使い続けたい」との医師や患者の願いをも踏みにじるものです。
あわせて、「2028年度までに検討する」負担増は、「医療・介護保険における金融所得の勘案」「医療・介護の3割負担(現役並み所得)の適切な判断基準設定(実際には3割負担の対象を増やす)」「高額療養費自己負担限度額の見直し、入院時の食費の基準の見直し(実際には負担増)」といったことを掲げています。
「年齢に関わりなく、能力に応じて負担」が実際に進めてきたこと
「全世代型社会保障構築会議報告書」では、基本理念の一つに「能力に応じて、全世代が支え合う」を掲げています。そこでは、「全ての国民が、その能力に応じて負担し、支え合うことによって」「給付は高齢者中心、負担は現役世代中心となっているこれまでの社会保障の構造を見直していく」としています。一見もっともだと思ってしまいますが、この「年齢ではなく能力に応じて負担」の言説で何が行われたかを確認する必要があります。
もともと、「年齢ではなく負担能力に応じた負担」を唱えたのは、2013年8月の「社会保障制度改革国民会議報告書」です。
そこでは、「高齢者については、一律横並びに対応するのではなく、負担能力に応じて社会保障財源に貢献してもらう」ことを主張し、「『年齢別』から『負担能力別』に切り替えるべき」と結論付けました。
この報告書の具体化として、2015年の骨太方針の中で位置づけられた「経済財政・再生計画」では、柱の一つとして、「世代間・世代内での負担の公平を図り、負担能力に応じた負担を求める観点から」の検討を掲げました。そこで「検討」するとされたものは「70歳以上の高額療養費の限度額引き上げ」「高額介護サービス費の利用者負担限度額引き上げ」、そして、「後期高齢者の窓口負担の原則2割化」「介護利用料の引き上げ」として、実際に数年かけて実行されました。
図表3にあるように、2013年の国民会議報告書が出された頃は、70歳以上の患者窓口負担、介護保険の利用料も1割負担でした。それ以降、医療、介護もそれぞれ、負担割合、および2割、3割負担の対象者が、少しずつ拡大してきたことが分かると思います。そして、現在の「全世代型社会保障」もこの流れを結局は踏襲しています。
「高齢者優遇論」は本当か? 長友先生の指摘から
一方で、「高齢者は優遇されている」と、高齢者の負担増を容認する風潮もあります。それが本当なのか、佛教大学の長友薫輝先生が明らかにしています。長友先生は、「日本の高齢化率が29・1%と高比率にも関わらず、社会支出(OECD基準による社会保障給付費)の対GDP比はアメリカ、フランス、スウェーデン、イギリス、ドイツ、日本の6カ国で比較すると最も低い」「各国の国民1人あたりの社会支出で見ると、上記6カ国の中で最下位」「うち、高齢者に関連する社会支出のうち、『高齢(介護や年金など)』『遺族(年金)』では3番目だが、『保健(医療)』は最下位」「老齢基礎年金の満額受給額は月額6・5万円。老齢厚生年金の平均受給額が月額14・6万円(老齢基礎年金含む)で所得補償としては不十分」というデータと実態から指摘しています。
以上の分析の結論として、(1)日本では、高齢者は優遇されていないことが実態である、(2)高齢者以外の分野があまりにも冷遇されているため、高齢者関連の社会保障が優遇されているようにみえるが、優遇といえる水準ではまったくないことを明らかにしています。その上で、「高齢者優遇論」という誤った言説が流布されることで、高齢者に対する公的支出の抑制を図り、さらには全体的な社会保障への支出を抑制していることを いく必要があることを指摘しています。
自治体から流れを変える ─ 子ども医療費助成制度の拡充から考える
国レベルでの患者負担増は進んでいますが、一方で自治体から希望のある動きもあります。
子ども医療費助成制度は、全国の自治体で確実に広がっています。全国の助成制度拡充の動きを振り返ると、2000年代は「就学前」「小学校卒業前」、2010~2018年ごろは「小学校卒業前」「中学校卒業前」を対象にした助成制度が多くの自治体で広がり、その結果、2018年に「ペナルティ」として課してきた、国民健康保険への国庫負担金の減額措置制度(以下、「ペナルティ」)は、未就学児までを対象とする助成については廃止となりました。
さらに2018年以降、「18歳(高校3年生)相当まで」(いくつかの自治体は、22歳、24歳相当まで)を助成している市区町村が急速に増え、2021年4月1日時点の厚労省の調査では半数、そして2023年4月1日時点のこども家庭庁の調査では73%の市区町村が助成しています。13年前の2010年はわずか1%の市区町村しか実施していなかったことを振り返れば、隔世の感があります。
また、助成に「所得制限なし」の市区町村の割合は、通院・入院共に91%です。「一部自己負担なし」の市区町村の割合は、通院69%、入院74%です。これも13年前の2010年は、通院・入院あわせて19%でしたので、「すべての子どもを対象にした窓口負担無料化」の方向も確実に進んでいます。先のこども家庭庁調査(2023年4月1日)以降も多くの自治体で医療費助成制度の拡充は進んでいます。
このような自治体の動きが国を動かしています。2023年9月7日の厚労省社会保障審議会の医療保険部会で、「ペナルティ」は廃止される方向となりました。また、全国知事会が全国一律の医療費助成制度の早期創設などを求めるようになってきています。
この動きが、内容について問題はあるものの政府に「子育て政策」を促した側面もあります。そして、子ども医療費助成制度に続き、高齢者・妊産婦・障がい者・難病、ひとり親家庭等といった公費負担、災害における医療費負担免除制度の拡充を自治体から推進すること。つまり、自治体独自の医療費助成制度の拡大を一歩ずつ進めながら、「窓口負担無料化」の対象者を拡大することで、国制度の創設も射程に、全世代にわたる窓口負担軽減・無料化の道筋が拓けるのではないでしょうか。